张俊吉医生的科普号
- 精选 关于子宫肌瘤,不应只有医生知道的10个“秘密”
关于子宫肌瘤,不应只有医生知道的10个“秘密” 1. 子宫肌瘤发生率:约40%以上女性有子宫肌瘤。 2. 所有有子宫肌瘤的女性朋友中,20%需要医生来帮助“解决”掉,换言之,80%子宫肌瘤患者不需要手术,80%!!!不需要手术。。。 3. 什么样的子宫肌瘤需要治疗呢?该如何选择治疗方式?如果手术选择开腹还是腹腔镜或者阴式手术?要结合年龄、生育状况、生育要求,肌瘤本身情况来决定。这些交给医生来判断并与您共同协商。 4. 肌瘤的径线是依据,但不唯一,还要看肌瘤部位,比如子宫粘膜下肌瘤,直径较小,但会引起月经量增多明显,甚至导致贫血,其它特殊部位的肌瘤比如阔韧带、宫颈肌瘤可能在长大过程中“不知不觉”压迫邻近的输尿管,引起无明显症状的输尿管或肾脏积水。另外肌瘤压迫膀胱引起尿频、便秘等。 5. 子宫肌瘤短期之内长得快要非常重视。 6. 不愿手术或治疗的朋友,如果“自己摸到下腹包块”,说明子宫已经增大到至少如孕三个月以上了,就不要再拖了。 7. 不用治疗不需要手术不代表不管肌瘤了,有条件每半年复查一次,或至少每年复查一次。 8. 肌瘤手术是择期手术,如果合并贫血的朋友,尽量配合医生治疗及自身加强营养,把血色素尽量升到100g/L以上再完成手术,这是为了围手术期安全和术后康复做准备。 9. 肌瘤剔除术后,客观存在一定复发率,因这类手术解决的已经“发生的结果”-肌瘤,不能预防肌瘤的复发。 10. 如果决定做子宫切除手术,要做“全子宫切除”,如果无特别的情况,尽量不要做“次全子宫切除术”,保留下来的宫颈对人真没什么作用,反而相当于“埋雷”,将来一旦宫颈发生问题比如宫颈恶性肿瘤处理起来比较困难且风险较高。
张俊吉 主任医师 北京协和医院 妇科3637人已读 - 精选 给我选择做单孔腹腔镜手术的五个理由
随着现代科学技术进步,近30年腹腔镜手术技术发展迅猛,已成为外科手术领域的主流,现代医学更加注重人文关怀和微创化,单孔腹腔镜手术技术应运而生,为什么会选择单孔腹腔镜手术呢? 1. 更微创:传统腹腔镜手术通常需要在腹壁做3-4个切口,而单孔腹腔镜手术顾名思义是通过“一孔”即单一切口。 2. 美容效果好:妇科单孔腹腔镜通常选择在脐部,脐与生俱来,是人体的先天疤痕,选择脐部切口,完成手术后进行脐部缝合成型,“恢复原貌”,伤口完全愈合后,体表无新的瘢痕形成,相当于做了一次“隐形手术”。 3. 单孔腹腔镜手术与传统腹腔镜手术效果相当,目前单孔腹腔镜手术可完美胜任大多数既往传统腹腔镜下进行的手术,尤其是良性疾病妇科手术,如子宫肌瘤剔除,卵巢囊肿剔除,全子宫切除手术等。 4. 单孔腹腔镜较传统腹腔镜的一大优势在于手术标本取出相对更容易,更安全,利用脐部切口及腹壁保护套的支撑可有效顺利取出较大的手术标本,并一定程度减少标本散落“污染”盆腹腔,缩短手术时间,增加手术安全性。 5. 单孔腹腔镜较传统腹腔镜术后疼痛减轻、康复更快,住院时间缩短。 诚然,没有万能的手术方式,医生会根据患者不同需求,疾病情况等以及医生自身的技术能力,为每个患者选择最适合的手术方式。
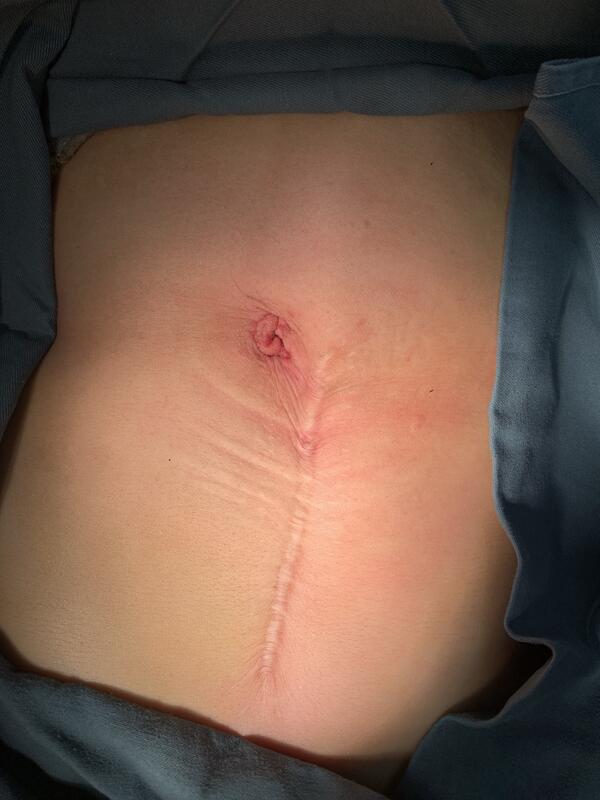 张俊吉 主任医师 北京协和医院 妇科6308人已读
张俊吉 主任医师 北京协和医院 妇科6308人已读 - 精选 为什么医生对你说“妇科医生为子宫内膜异位症患者尽量只做一次手术?”
为什么医生对你说“妇科医生为子宫内膜异位症患者尽量只做一次手术?” 子宫内膜异位症是一种严重困扰女性,尤其是年轻育龄期女性的常见病。临床表现主要为痛经或慢性盆腔痛、不育,盆腔包块。很多患者由于痛经严重或者附件发现巧克力囊肿等寻求医生手术,但医生经常会对你说“医生为子宫内膜异位症患者尽量只做一次手术”,这是由于内膜异位症的重要的生物学特点决定的,其发病机制不明,但病灶侵袭性生长和易复发性。 首先侵袭生长使得在卵巢上的内膜异位症病灶形成内膜异位症囊肿(巧克力囊肿),其常与周围组织、器官形成粘连,对卵巢功能会形成一定程度的破坏,而手术不可避免的对卵巢功能产生影响,反复手术会对卵巢功能的影响更甚,从保护卵巢功能、保护女性生育力角度,尽量减少手术的次数。 其次,易复发的生物学特性,虽然医生手术都会对盆腔内肉眼可见的内膜异位症病灶做尽可能的彻底清除,术后进一步药物治疗预防复发,但内膜异位症仍然有较高的复发率,这是由于目前子宫内膜异位症的发病机制仍不明,无法真正做到“源头”治疗,反复手术会使手术风险增加,所以手术不是万能的。 子宫内膜异位症是一种慢性病,需要长期管理的疾病。医生会根据患者年龄,生育状况,生育要求,病灶本身情况以及药物治疗效果等综合起来帮患者制定合理的个体化的治疗方案。
张俊吉 主任医师 北京协和医院 妇科3531人已读 - 医学科普 外埠(院)患者就医需要准备什么?
外埠(院)患者就医需要准备什么? 1. 当地医院病历资料,影像学检查资料,检验报告。 2. 如已做过手术,或既往做过与本次就诊情况关系密切的手术,前次手术记录,术后治疗记录、病理报告单。 3. 要说三遍的非常重要!!!的事:与本次就诊密切相关的前次手术病理切片,可于就诊前3-5天先拿到我院病理科会诊,就诊时一并拿过来病理会诊报告。
张俊吉 主任医师 北京协和医院 妇科1688人已读





